|
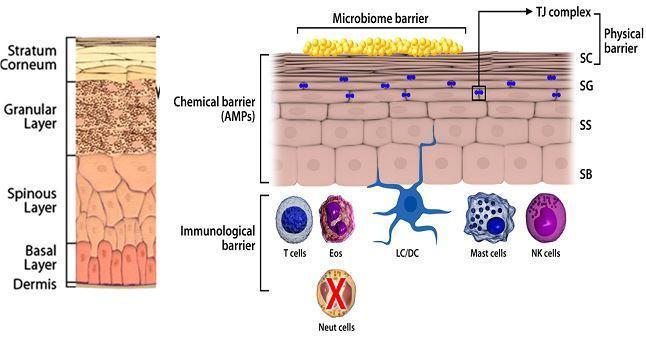
On qualifie bien souvent d'ECZEMA ATOPIQUE, affection dermatologique essentiellement pédiatrique bien définie, d'autres dermatoses (maladies cutanées) qui en réalité n'en sont pas! Ainsi bien des enfants n'ont qu'une banale sécheresse cutanée (xérodermie) favorisée par l'utilisation trop fréquente de bains, de détergents et le froid de l'hiver, et sans lien avec l'allergie qu'on incrimine trop facilement avec alors des régimes d'exclusion rarement justifiés! Notons qu'on estime que 50% de ces eczémas réels de l'enfant ne s'accompagneront jamais d'allergie, si bien que le terme "atopique" consacré par l'habitude -terme remontant à une époque où on ne connaissait pas les IgE, anticorps de l'allergie- est en réalité "inadapté". Soyons donc critiques avant d'engager ces régimes d'exclusion souvent proposés! Chez l'adulte on est souvent confronté à 2 autres pathologies différentes: 1) la dermatite allergique de contact (ou eczéma de contact) 2) La dermatite d’irritation de contact Mais bien évidemment ces 3 "dermatoses" peuvent cohabiter chez un même patient! Rien n'est simple en médecine La peau est un véritable organe: elle agit comme une sentinelle qui régit les réactions au nombreux agresseurs de l'environnement. Quatre éléments assurent ces réponses: 1) une barrière physique constituée de cellules cornées mortes, car elles ont perdu leurs noyaux (Stratum corneum ou SC) reliées et solidarisées entre elles par un ciment intercellulaire et contiennent les pigments de mélanine. Elles sont éliminées par desquamation. Ces cellules mortes du SC reposent sur une couche granuleuse (Stratum Granulosum ou SG ) dont les cellules sont à l'origine de la kératine peuvent parfois chez un mêùme individu s'associer et de la graisse épidermique. 2) et sont situées dans un domaine intercellulaire riche en lipides (céramides) à propriété antibactérienne, avec un très faible contenu en eau, associé à un pH acide (actif contre certains microbes), et la présence de protéases 3) la flore microbienne de la peau -appelée actuellement le "microbiome" constituée de différentes bactéries, virus, et champignons qui jouent un rôle protecteur fondamental dans la prévention notamment contre le Staphylocoque doré 4) la barrière immunologique qui comporte de facteurs innés et d'autres adaptatifs (en réponse à certains facteurs de l'environnement) Dessins copiés dans le Journal of Allergy and Clinical Immunology de Mars 2013
Il faut différencier
1) La dermatite d’irritation de contact qui se développe après un contact externe avec un agent nocif obligatoirement toxique. Les transformations de la peau sont toujours limitées à la zone de contact. Les zones de prédilection typiques de la dermatite d’irritation de contact chronique sont le dos de la main et les surfaces interdigitales. Cette susceptibilité aux irritants est plus marquée chez les jeunes enfants, et moindre chez les personnes âgées, mais sans réelle intervention de l'âge dans sa fréquence
L’intensité des phénomènes cutanés dépend du genre, de la quantité, de la concentration et de la faculté de pénétration du facteur irritant ainsi que de la durée de son action. Dans le cas de facteurs irritants puissants, comme des acides ou des lessives alcalines on note la constitution de vésicules voire de véritables brûlures . Des facteurs irritants plus faibles conduisent à des lésions des cellules de l’épiderme (kératinocytes) et de la couche cornée. L' action répétée de facteurs irritants faibles génère une dermatite d’irritation de contact chronique : dans un premier temps, l’irritation n’est pas remarquée par les patients, qui se plaignent ensuite plutôt de sensation de brûlure que de démangeaisons, avec érythème (rougeur) de la peau lésée, avec hyperkératose (augmentation de la couche cornée) et donc épaississement de la peau, desquamation, aspect de gerçures et parfois croûtes Malgré ces lésions, on note, à la différence de l'eczéma atopique , peu de colonisation infectieuse par des bactéries . Le traitement consiste à identifier l'agent irritant et en réaliser l'éviction La distinction entre une dermatite de contact d’irritation chronique et une dermatite de contact allergique chronique peut être très difficile
2) Dermatite allergique de contact (ou eczéma de contact)
La dermatite allergique de contact est une réaction cellulaire (dans ce cas, il n'y a donc pas d'IgE, les anticorps de l'allergie) qui nécessite une sensibilisation préalable spécifique à une substance (allergène de contact). La plupart des allergènes de contact sont des substances chimiques de petite taille (nickel, chrome, colorants...), qui ne deviennent des allergènes qu’après leur pénétration de la couche cornée, et leur liaison aux protéines de l’épiderme.
Cette dermatose affecte 7% de la population générale, entre 13 et 24% de la population pédiatrique, mais de 33 à 66% des personnes âgées: cette susceptibilité chez les personnes âgées semble s'expliquer par l'altération progressive de la barrière cutanée, avec une diminution de l'épaisseur de la peau avec réduction de l'hydratation et de la quantité de lipides et céramides du stratum corneum
La phase de sensibilisation peut nécessiter des expositions de quelques jours à plusieurs années. Le déclenchement survient chez un sujet déjà sensibilisé (Le contact avec la substance ne conduit à aucune réaction cutanée inflammatoire décelable chez les personnes qui ne sont pas sensibilisées.) et survient après une contact avec ce même antigène de 24 à 48 heures (alors que pour l'allergie par anticorps IgE, cette réaction survient dans les 10-15 minutes suivant le contact avec l'allergène inhalé ou ingéré!) Ceci explique que les tests cutanés réalisés par les dermatologues pour l'allergie de contact sont très différents de ceux réalisés pour la recherche d'allergie respiratoire ou alimentaire
L'eczéma aigu, est caractérisé par des démangeaisons intenses (prurit) au lieu du contact . Il évolue en quatre phases successives, le plus souvent intriquées : * phase érythémateuse : placard rouge, * phase vésiculeuse : vésicules remplies de liquide clair, confluant parfois en bulles, * phase suintante : rupture des vésicules, spontanément ou après grattage, * phase desquamative, suivie d'une guérison sans cicatrice.
Lors d'exposition chronique à l'allergène, se constitue un épaississement quadrillé de la peau (lichénification) associé une hyperpigmentation.
Sur les paumes et les plantes, les lésions sont fissuraires et hyperkératosiques
La dysidrose est caractérisée par des vésicules très prurigineuses des faces latérales des doigts. Ce tableau peut être dû à un eczéma de contact ou à d'autres causes (dermatite atopique, formes idiopathiques à récidives saisonnières...)
Les lésions, initialement localisées à la zone de contact avec l'allergène, ont ensuite tendance à diffuser à distance et éventuellement à se disséminer. La topographie initiale des lésions a une grande valeur d'orientation (par exemple lésions initialement localisées à la zone d'application d'un antiseptique aux mains ou aux pieds).
Là encore, comme dans la dermite d'irritation et, à la différence de l'eczéma atopique, on note peu de colonisation infectieuse par des bactéries
Allergènes de contact les plus fréquents
Sulfate de nickel (II) Bijoux, fermetures-éclair, bijoux en argent ou en or blanc, couverts, instruments médicaux et dentaires. Substances odorantes Fréquence nettement accrue: parfum s, savons, sprays, eaux de toilette après rasage, make-up, produits nettoyants, produits alimentaires (par ex. chewing-gums) Baume du Pérou Médicaments pour utilisation externe, en particulier pour le traitement d’eczémas de la jambe, hémorroïdes,substances odorantes dans produits cosmétiques Chromate de potassium Produits d’imprégnation pour textiles et fourrures, cuir tanné, ciment, industrie des laques, produits chimiques pour les laboratoires et la photographie Paraphénylendiamine Teintures pour cheveux, produits intermédiaires de la fabrication de colorants Azo, colorants pour le cuir, couleurs pour l’imprimerie Graisses de laine, Médicaments pour utilisation externe, cosmétiques (crèmes, lanoline savons, rouges à lèvres), politur pour meubles, produit d’imprégnation pour cuir cuirs et textiles
3) Eczéma "dit" atopique
Il y a bien évidement des facteurs héréditaires Ainsi décrite en 1985, la filaggrine qui est une protéine du milieu intercellulaire joue un rôle fondamental dans l'architecture de la kératine des cellules de la couche cornée (superficielle) avec un rôle essentiel dans la "maturation" de la peau et son hydratation. Or cette couche cornée joue un rôle fondamental de la régulation de la peau à son environnement. De plus cette filaggrine s'oppose à la colonisation de la peu eczémateuse par le Staphylocoque doré, si fréquemment présent dans les lésions d'eczéma "dit" atopique Or depuis 2006, de très nombreuses études très précises ont démontré que 50% des eczémas "dits" ato piques modérés à sévères et 15% des modérés à modestes s'accompagnaient d'une anomalie héréditaire de cette filaggrine. Il est vraisemblable que d'autres molécules sont impliquées aussi Il faut aussi comprendre que les anomalies cutanées qui sont responsables des lésions ne sont pas limitées aux zones de ces lésions : en fait dans les zones apparemment saines, on note aussi des phénomènes inflammatoires qui montrent bien que cet eczéma dit atopique est en fait une affection globale de la peau qui s'exprime dans les zones où la peau est la plus fine (plis, paupières...)
Mais la prévalence (en gros la fréquence) a plus que doublé ces 30 dernières années dans le monde industrialisé, sans cause évidente Bien entendu les facteurs environnementaux -mais lesquels, car ils sont très nombreux!- sont à l'évidence responsables Mais il faut aussi souligner la trop grande utilisation des bains -souci actuel d'hygiène parfois exacerbé- et produits pour laver ces enfants aggravent la sécheresse cutanée: rappelons que la couche superficielle de la peau (stratum corneum) a un très faible contenu en eau, et le lavage trop fréquent diminue les "facteurs d'hydratation naturels" (acides aminés, acide hyaluronique, glycérol...) qui maintiennent le degré d'hydratation de la peau à un niveau optimal On comprend que les sujets prédisposés par des facteur s personnels (pourquoi pas ce déficit en filaggrine) aient une plus grande fragilité face à ces facteurs
Habituellement c'est une pathologie de l'enfance (85% des cas débutent ainsi). L’âge de début est habituellement très précoce (dans trente pour cent des cas avant l’âge de trois mois, dans soixante à soixante-dix avant six mois), mais parfois plus tardif dans la petite enfance, voire l’âge adulte. Le diagnostic est conforté par des antécédents d’allergie d’eczéma dans la famille.
Quels sont donc les symptômes de l'eczéma "dit" atopique * Le symptôme « obligatoire » pour retenir le diagnostic d’eczéma est le prurit (démangeaison) qui est toujours intense, au point que des petits nourrissons peuvent se « tortiller » dans leur berceau pour se gratter! L'absence de ce "prurit" va à l'encontre du diagnostic! * La sécheresse cutanée parfois généralisée est toujours présente, * souvent associée à de l’érythème (rougeur de la peau) * et dans certains cas à la présence de vésicules, qui peuvent suinter. Un argument de poids est la localisation de ces lésions: visage essentiellement et plis de flexion des membres (ainsi des lésions squameuses du cuir chevelu, coude ou du genou sont plus en faveur d'une pathologie bien différente: le psoriasis!) Dans les premières semaines de vie, il affecte essentiellement le visage (la paupière inférieure : "signe de Dennie-Morgan", les joues et la région rétro-auriculaire mais aussi le front parfois, respectant le nez et la région péri-buccale), la région périnéo-fessière (et parfois même les organes génitaux externes), le pouce, les faces lat érales des jambes , puis ensuite vers deux ans mais parfois plus tôt, les plis de flexion de l’avant bras et des creux poplités.
Dans la grande majorité des cas l'eczema "dit" atopique (atopique signifie littéralement: qui fait facilement des anticorps de l'allergie) est associé à une sensibilisation allergique non seulement respiratoire, mais aussi alimentaire ; certains aliments, comme pour l’urticaire, provoquent des poussées d’eczéma, comme d’ailleurs parfois le contact cutané avec les acariens (literie dense en acariens par exemple) pour les sujets qui leur sont sensibles. L’eczéma est en général plus sévère lorsqu’existe une allergie alimentaire. Jusqu'à 50% de ces eczémas "dits" atopiques n’apparaissent pas liés à une sensibilisation allergique (tests allergiques négatifs tant au niveau respiratoire qu’alimentaire) et sont dits « non allergiques ».Ils évoluent, eux, rarement vers l’asthme et la rhinite allergique ! Les recherches scientifiques mettent toutefois en évidence un certain nombre de points communs pour ces deux formes, comme elles existent aussi des asthmes allergiques et non allergiques.
Le lien entre eczéma et asthme a été décrit par Pinel en 1813 qui considérait que « l’asthme convulsif » peut alterner avec des maladies cutanées. Armand Trousseau constatant chez un patient une alternance entre poussées d’urticaire et d’asthme, évoqua l’ « urticaire des bronches ». Duclos parla plus tard, de « poussée eczémateuse des bronches » Enfin, bien qu’il n’y ait pas d’étude épidémiologique sérieuse, la pratique quotidienne mo ntre que les poussées d’asthme et d’eczéma peuvent être selon les sujets, et parfois chez le même sujet, concomitantes, en alternance, ou totalement indépendantes ou simultanées ; aucune règle ne peut être écrite. Il s’agit en réalité d’une même maladie inflammatoire qui selon les périodes de la vie s’exprime dans le temps sur la peau ou dans les bronches pour des raisons actuellement obscures. Mais soigner l’eczéma et « le faire rentrer », ne doit nullement être
Auteur : Jean Luc MENARDO
La section commentaire est fermée.
|
AuteurÉcrivez quelque chose à votre sujet. Pas besoin d'être fantaisiste, juste un aperçu. Archives
Avril 2013
Catégories |

 Flux RSS
Flux RSS